Introdução
Se a gente perguntar para qualquer recém formado quais as principais preocupações que o aflige em seu primeiro plantão, eu arrisco dizer que em 95% dos casos ele vai citar a interpretação do eletrocardiograma (ECG), principalmente no contexto de sala de emergência.
Infelizmente, apesar de o Conselho Federal de Medicina (CFM) defender que a interpretação do ECG é uma habilidade que deve fazer parte da rotina do médico generalista – todo recém-formado entra no mercado com esta denominação – , a gente sabe que, na prática, a teoria é outra.
Mas a gente sabe que não é essa a realidade que o ensino da maioria das faculdades de medicina do Brasil entrega ao estudante. E de fato, além de poder haver diferenças nessa formação, existe um outro aspecto que a gente tem que considerar sobre o ECG: o universo de conhecimento para a sua correta interpretação depende de muito estudo e contato com centenas a milhares de traçados, com análise supervisionada, para que o médico consiga uma boa bagagem e confiança para dar os seus passos sozinho.
Bom, se isso não está disponível na vida acadêmica, é na vida prática que o conhecimento deverá ser adquirido. O ECG não é um exame que desperta interesse em
todos, principalmente quando nós começamos a falar sobre ele explicando vetores e elementos relacionados à eletrofísica.
Mas o fato é o seguinte: na sua vida profissional, ou você vai se dedicar de alguma forma no aprendizado e domínio dessa ferramenta fundamental para o atendimento clínico, ou você vai precisar contar com um suporte imediato de um especialista, toda vez que se
deparar com um ECG no seu plantão. A gente aqui da ECGNOW acredita que pode contribuir das duas formas e, hoje, vamos começar a compartilhar um pouco de nosso conhecimento para que você possa investir na primeira opção.
E então, vamos lá? Boa leitura!
Aspectos fundamentais
Quem já acompanhou nossas discussões do desafio ECG já sabe que a avaliação sistematizada é a chave para uma interpretação cuidadosa e que não deixa passar aspectos importantes do traçado. O domínio de todas as etapas da interpretação de um ECG é de fundamental
importância na prática diária de um médico. Muitas vezes, no anseio de chegar a um rápido diagnóstico eletrocardiográfico, principalmente em casos de emergência, acabamos não avaliando informações importantes que o traçado nos traz.
Da mesma forma que abordamos a leitura de um texto seguindo regras pré-estabelecidas aqui do nosso português (começando a leitura na parte superior esquerda e terminando na parte inferior direita de uma página, passando linha por linha), o eletrocardiograma precisa ser analisado seguindo uma sistematização também pré-definida.

Figura 1: Exemplo de como seria a interpretação do ECG de forma aleatória se o exame fosse um texto. Será que além das informações em destaque, você conseguiu encontrar a palavra “chance”? E se essa informação fosse crucial para uma conduta imediata? Imagem: topsulnoticias.com.br
É claro que cada médico ou estudante pode desenvolver seu próprio método de análise – e não há nada contra isso. Em breve, vamos publicar um artigo aqui com um mnemônico que você vai poder utilizar para seguir uma sistematização, caso você ainda não tenha desenvolvido a sua. O mais importante é assegurar que todos os itens necessários foram avaliados e sempre seguir esse método toda vez que for analisar algum ECG.
Análise de aspectos técnicos
A avaliação do exame começa muito antes da interpretação do traçado em si. As informações que identificam o paciente são cruciais para a segurança desse processo e para orientar sua análise – os critérios eletrocardiográficos podem variar de acordo com o sexo ou idade. Vamos ver os itens necessários para a identificação então?
- Nome: Lembrar que todo exame precisa contar com o nome completo do paciente, escrito de forma correta e preferencialmente sem abreviaturas. Em ambientes onde existem mais de um paciente e com muita agitação (como no PS!), exames podem acabar se misturando. Então, muita atenção!
- Sexo: Até parece desnecessário, já que tem o nome do paciente, certo? Errado: alguns nomes são unissex e ainda tem os de descendência estrangeira. E saber o sexo é fundamental para usar de forma correta critérios como sobrecarga ventricular
esquerda e duração normal do intervalo QT. Então, sempre confirme este dado. - Idade: padrões eletrocardiográficos de crianças são diferentes de adultos. A ausência dessa informação ou ainda, a idade incorreta, podem dificultar sua interpretação. Sempre confirme a idade do paciente e, se necessário, corrija.
“Pronto. Será que já posso olhar o traçado?” Ainda não…
O próximo passo é verificar as condições técnicas sob as quais foi realizado o exame. Isso envolve basicamente três itens:
- Velocidade do traçado: todo ECG convencional deve ser registrado em papel milimetrado na velocidade de 25mm/s. Essa informação pode vir expressa no cabeçalho do exame, no próprio traçado ou ainda na forma de gráfico.
- Amplitude ou voltagem: do mesmo modo, o ECG convencional é registrado utilizando-se o padrão de 10 mm/mV. Mas, pode também ser registrado com metade (N/2) ou o dobro (2N) de amplitude.
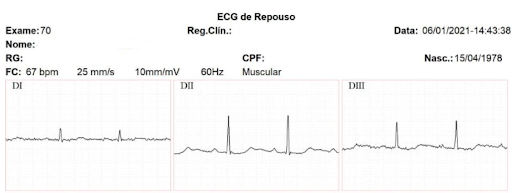
Figura 2: a velocidade e a amplitude estão expressas no cabeçalho do exame.
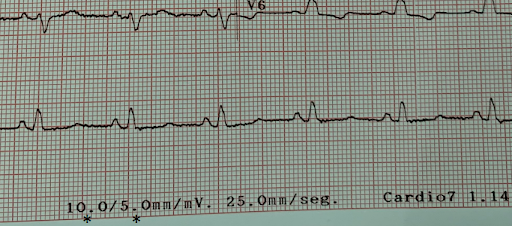
Figura 3: Velocidade e amplitudes identificadas no próprio traçado – perceba que é possível determinar diferentes amplitudes para derivações frontais e precordiais (asteriscos).
Figura 4: Localize ao final do traçado uma designação gráfica da velocidade e amplitude (um “retângulo incompleto”, neste caso): a largura de 5 mm identifica a velocidade de 25 mm/s e a altura de 10 mm, a amplitude daquela derivação.
- Posicionamento de cabos: São muitas as possibilidades de inversão de cabos, seja no plano frontal ou horizontal. Em geral, as trocas podem gerar interpretações equivocadas sobre ritmo e eixo, além de padrões anômalos da relação R/S no plano frontal. Mas isso é tópico para um post especial só para falar disso. Por ora, confira este exemplo:
Figura 5: ECG de 12 derivações – ondas P, QRS e T predominantemente negativas em D1 e aVL. Perceba, ainda, ondas P, QRS e T positivas em V6, derivação contígua a D1 – ou seja, que enxerga o mesmo que D1 – , o que confirma o diagnóstico da troca.
Bom, deu pra perceber que não dá para sair simplesmente procurando onda P para determinar o ritmo logo de cara. Muitos dados relevantes estão expressos fora do traçado e pular essa etapa pode comprometer toda a sua avaliação. Reserve um tempo para avaliar os esses aspectos fundamentais em diferentes tipos de eletrocardiogramas. Habitue-se a identificar o paciente e a reconhecer a técnica empregada na realização de cada exame, analisando velocidade, amplitude e posicionamento dos cabos. Mãos à obra!
Análise de aspectos eletrocardiográficos
Se você pulou até aqui para começar logo a entender como analisar o traçado, eu recomendo fortemente que você volte ali em cima e invista uns minutos nessa leitura. Acredite, você vai evitar muitos erros diagnósticos se entender de fato a importância da
parte técnica do exame.
Agora, se você já me acompanhou até aqui, parabéns. Mas antes de seguir, cabe uma ressalva importante: tudo o que estamos falando até agora faz muito sentido se a gente tiver lidando com um exame obtido de forma correta e com qualidade adequada. Se o exame que você recebeu não possui todas as derivações, apresenta muitos artefatos de registro, não tem identificação adequada ou mesmo não foi feito em papel milimetrado, não prossiga. É preferível “perder” um pouco mais de tempo para obter um exame adequado do que colocar sua avaliação em cheque e o paciente em potencial risco. Estamos alinhados? Então, agora sim, vamos direto ao ponto!
Para uma análise sistemática do eletrocardiograma, sugerimos a avaliação em 5 passos principais:
1) Ritmo e frequência:
A determinação do ritmo é um dos passos mais importantes. Para tanto, é necessário considerar a presença ou não da onda P, sua morfologia e sua relação com cada complexo QRS. Devemos correlacionar os achados com a frequência cardíaca para a correta denominação do ritmo (grosso modo, frequências abaixo de 50 bpm são denominadas “bradi” e acima de 100 bpm, “taqui”). E não devemos deixar de notar a presença de estimulação cardíaca artificial (marca-passo), se houver. Nessa etapa, também já devemos relatar as arritmias presentes no traçado, que podem ser classificadas como supraventriculares e ventriculares.
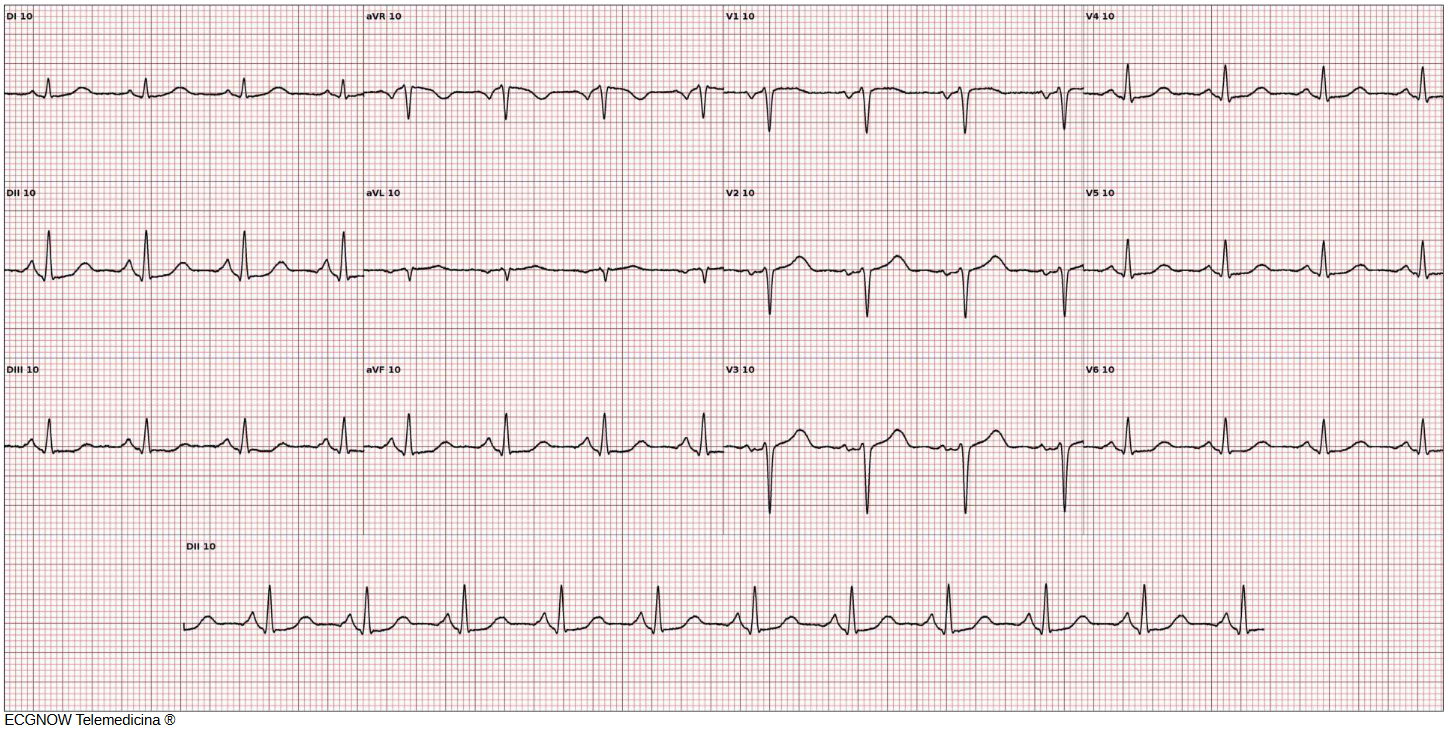
Figura 6: Exemplo de ritmo sinusal, FC 90 bpm. Perceba a relação das ondas P com o QRS. Para saber mais como reconhecer o ritmo sinusal, acesse nosso artigo para ser sinusal, não basta ter P.
2) Ativação Atrial:
A análise da onda P pode revelar a origem do estímulo supraventricular (se sinusal ou ectópico), sinais de sobrecargas atriais e de distúrbios na condução do impulso pelo miocárdio atrial. Para saber mais sobre sobrecarga atrial esquerda, confira o conteúdo sobrecarga atrial esquerda. A onda P normal do deve ter 2,5 mm de amplitude e duração igual ou inferior a 110 ms – em outras palavras, menor que 2 quadradinhos e meio. Devemos observar se há ondas Ps com morfologias diferentes e se há precocidade – isso auxilia na definição de ectopias ou extrassístoles.
3) Condução atrioventricular:
O período definido pelo início da onda P ao início do QRS determina o intervalo PR. Corresponde à ativação do atrial e ao retardo fisiológico na junção AV. Vale lembrar que o intervalo PR varia de acordo com a idade e a frequência cardíaca. A duração normal do intervalo PR no adulto é de 120 ms a 200 ms. Intervalos com duração < 120 ms são descritos como “intervalo PR curto” estão relacionados à pré-
excitação ventricular. Atrasos na condução AV acima de 200 ms ou com duração variada determinam tipos de bloqueios atrioventriculares.
4) Ativação ventricular:
O complexo QRS define o que chamamos de ativação ventricular. É dito normal quando a duração for inferior a 120 ms e amplitude entre 5 e 20 mm nas derivações do plano frontal e entre 10 e 30 nas derivações precordiais. Aqui, várias são as informações que podem ser extraídas do traçado:
- Eixo cardíaco: no plano frontal, os limites normais situam-se entre -30° e 90°. – para saber mais, veja o artigo como identificar o eixo cardíaco. Já no plano horizontal, tem como característica a transição da morfologia rS, característica de V1, para o padrão qR típico do V6, com o r aumentando progressivamente de tamanho, até o máximo em V5, e o S progressivamente se reduzindo até V6. Os
padrões intermediários de RS (zona de transição) habitualmente ocorrem em V3 e V4. - Sobrecargas ventriculares: diversos critérios definem os padrões referentes a cada ventrículo. Para saber mais sobre sobrecarga ventricular esquerda, como diagnosticar sobrecarga ventricular esquerda.
- Bloqueios intraventriculares: alterações na propagação intraventricular dos impulsos elétricos, determinando mudanças nas forma, com ou sem aumento na duração do QRS. Para saber mais sobre distúrbios da condução intraventricular, leia distúrbios da condução intraventricular (DCIV).

Figura 7: ECG de 12 derivações evidenciando alargamento do QRS de 120ms e padrão de bloqueio de ramo esquerdo.
- Áreas eletricamente inativas: presença de onda Q patológica em duas ou mais derivações contíguas que definem área de necrose miocárdica. Se quiser saber mais como definir corretamente a área acometida e a sua relação com as coronárias, leia topografia do infarto.

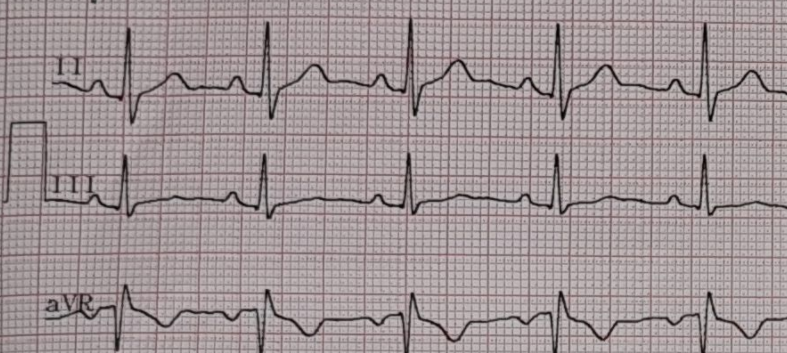
Figura 8: Fragmento de ECG de 12 derivações evidenciando a presença de ondas Q em DII, DIII e aVF, configurando uma área de necrose inferior.
- Presença de alterações morfológicas específicas como padrão de brugada, atrasos finais de condução, pré-excitação entre outros.
5) Repolarização ventricular:
Fizemos uma aula bastante detalhada sobre esse segmento do ECG. Sugerimos que você a leia para entender os detalhes de cada um de seus elementos lendo o artigo repolarização ventricular.
A análise da repolarização ventricular contempla a presença ou não de alterações do ponto J e segmento ST que se correlacionam com isquemia ou injúria miocárdica; alterações da onda T que podem indicar isquemia miocárdica e alterações hidroeletrolíticas;
ou mesmo aumento ou diminuição do intervalo QT secundário ao uso de medicações ou síndromes genéticas.
Se você chegou até aqui, parabéns! Nós sabemos que esse tópico ficou extenso, mas a nossa intenção aqui era dar realmente uma ideia geral de como deve ser feita a interpretação de todo o ECG. E durante esta revisão você pôde perceber que já abordamos muitos temas da eletrocardiologia aqui no nosso portal. Agora, você deve praticar a ordem de análise exposta e sempre documentar os achados seguindo essa mesma sequência básica.
E para finalizar, aqui vai mais uma dica bônus: acostume-se a manter um sequência de visualização das derivações, isto é, “passe o olho” no traçado sempre da mesma forma. Isso facilita muito a sistematização e a rapidez no processo de análise de um ECG. Nesse post, você obteve importantes conceitos iniciais para saber avaliar e reconhecer um eletrocardiograma normal. Essa habilidade será a base para a interpretação diagnóstica de alterações patológicas e, consequentemente, para a determinação de condutas apropriadas para cada um dos seus pacientes.
Último recado: se você quiser dominar agora o atendimento a pacientes cardiológicos no PS, que tal contar com uma ferramenta ágil e prática para análise de ECGs, e que você pode levar com você para onde quiser? Gostou da ideia? Então baixe agora mesmo o nosso aplicativo ECGNOW para android e iOS e tenha sempre ECG com laudos elaborados por especialistas e disponíveis 24h por dia, sete dias por
semana.
Eu fico por aqui. Até a próxima